【No394】令和8年度診療報酬改定の具体案等
医業経営FPNews No.392でご紹介しましたとおり、令和7年12月24日の予算大臣折衝を踏まえて、令和8年度の診療報酬改定は、全体としてプラス改定である旨の報告が厚生労働省より行われました。ただし、プラス改定が確保されたものの、その財源確保のために既存項目の合理化・適正化が考えられております。
今回の医業経営FPNewsではその報告を前提にした上で、令和7年11月5日に開催された財政制度分科会での議題のうち、主に令和8年度診療報酬改定に係る内容についてご紹介します。あくまで財政制度分科会で議題にあがった一案になりますので、現時点での確定事項ではございませんことをご留意ください。
1.はじめに
我が国の医療費は、過去30年間、物価や賃金が停滞する中でも概ね増加傾向にありました。その背景には、人口要因に加え、政策的な対応余地があったにもかかわらず、適切な対策が十分に講じられてこなかったことが考えられます。
医療費の増加は、現役世代の保険料負担を含む国民負担の増加に直結します。国民皆保険を堅持するためにも、効率的で質が高く、患者本位の医療提供体制の構築と並行して、診療報酬の不断の合理化・適正化を進めることが求められています。
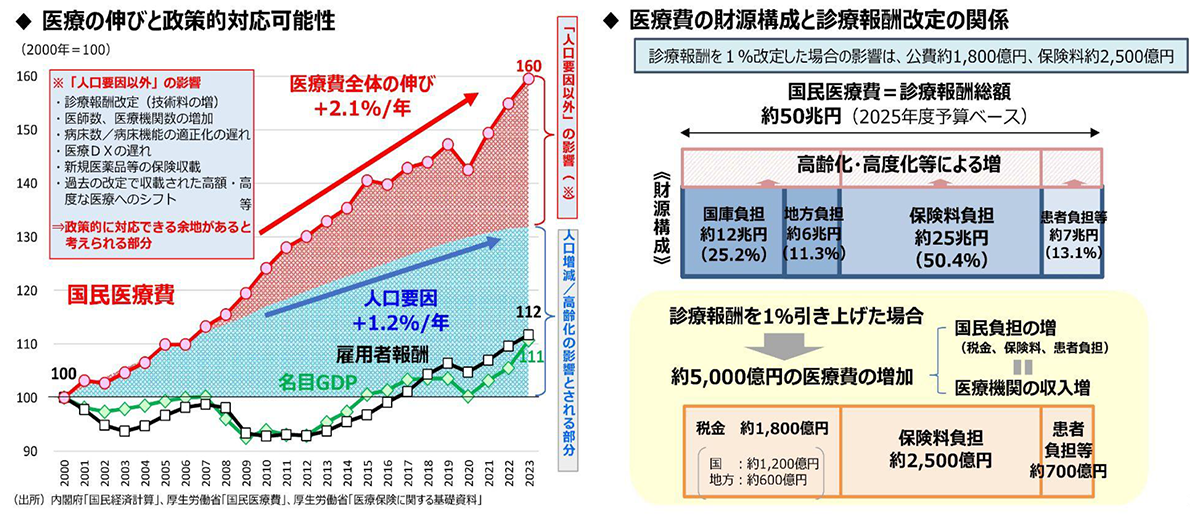
財務省「財政制度分科会(令和7年11月5日開催)社会保障①」P.15参照及び画像引用
2.全人的なケアの実現に向けた「かかりつけ医機能の評価」の再構築
「かかりつけ医」は、平時から緊急時まで、地域住民に最も身近な立場で「全人的なケア」を提供する存在であり、地域の医療提供体制の基盤を担うべきと考えられます。
令和7年4月より「かかりつけ医機能報告制度」が導入されたものの、医療機関側の自主的な運用に委ねられている部分が多く、実質的な機能強化には未だ課題が残っています。今後、かかりつけ医機能の一層の強化・定着を図るためには、「かかりつけ医」の制度化に向けた検討を継続的に進めるとともに、診療報酬においても、同機能を発揮する医療機関を適切に評価する必要があります。
現在は制度の過渡期にあるものの、令和8年度診療報酬改定では、患者本位のかかりつけ医機能を実現するためあるべき制度の姿を見据えながら、報酬体系を再構築していくべきと考えられます。
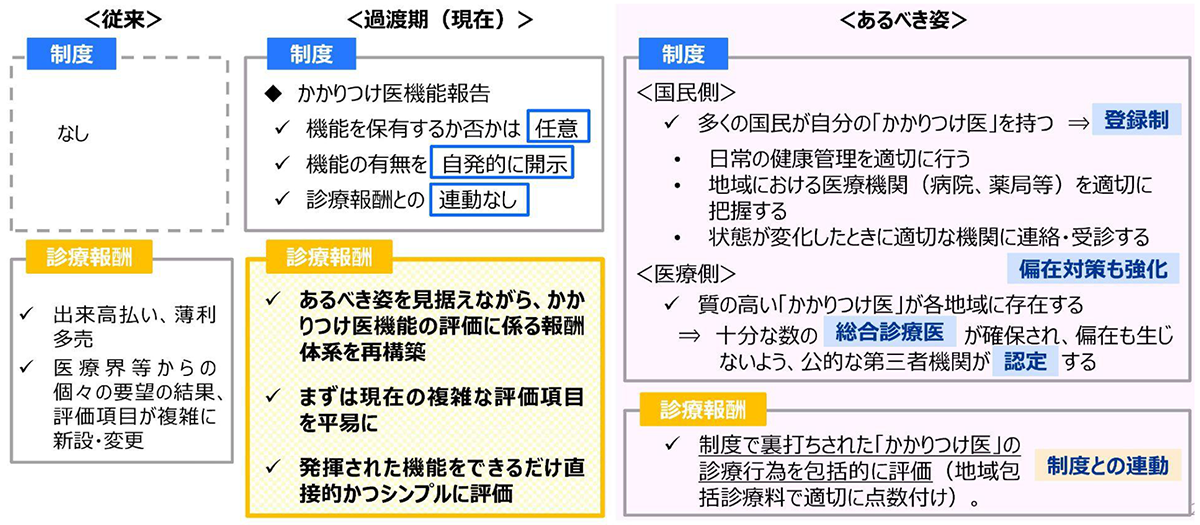
財務省「財政制度分科会(令和7年11月5日開催)社会保障①」P.25参照及び画像引用
3.具体的な報酬体系の見直し案
全人的な医療を包括的に評価するものとして創設された地域包括診療料をベースに報酬体系を見直すことが適当であり、既存の報酬項目(外来管理加算、特定疾患管理料、生活習慣病管理料)はゼロベースでの見直しを図るべきという意見が上がりました。見直し案は以下のとおりです。
①かかりつけ医機能
かかりつけ医機能報告制度上の1号機能(※)を有しない医療機関については、初診・再診料の減算を行うべきである。
※継続的な医療を要する者に対する発生頻度が高い疾患に係る診療その他の日常的な診療を、総合的かつ継続的に行う機能のことを指します。詳しくは医業経営FPNews No.354でご案内しておりますのでご覧ください。
②機能強化加算
「体制への評価」であるため、施設基準さえ満たせば、患者実態によらず、また当該医療機関をかかりつけ医としない患者に対しても一律に算定が可能である。
かかりつけ医機能を持つ医療機関の体制整備を評価するための仕組みが別途存在する中で、全ての患者に対して初診時の追加負担を求めることになる機能強化加算は、有効性・効率性の観点から疑問が残る。廃止を軸に検討すべきである。
③外来管理加算
「計画的な医学管理」を評価し、検査・処置・リハビリ・精神科精神療法・手術等の実施を行わないことや、丁寧な問診や詳細な身体診察などが要件であり、特定疾患療養管理料・特定疾患処方管理加算・地域包括診療加算・認知症地域包括診療加算と併算定が可能である。
事実上「無駄な検査等を行わないこと」を評価するものであることから、より重点的にかかりつけ医機能を評価する報酬項目が存在する中、幅広い併算定を認めつつ残存させてきたことの正当性が問われる。即刻廃止とするか、地域包括診療料等に包括化すべきである。
④地域包括診療料・加算/認知症地域包括診療料・加算
複数の慢性疾患(高血圧症、糖尿病、脂質異常症、認知症、慢性心不全又は慢性腎臓病の6つのうち2つ以上)を有する患者に対し、継続的かつ全人的な医療を行うことについての評価である(「診療料」は月1回の包括点数。「加算」は診療所のみ算定でき、出来高。)。かかりつけ医機能を評価するため創設された基幹的・代表的な報酬項目であるにもかかわらず、必要な体制整備が困難との理由で、算定実績は低調である。
地域での医療・介護の複合ニーズを総合的に受け止め、認知症を含めた複数の慢性疾患を有する患者に全人的なケアを実施する医療機関を的確に評価するにふさわしい報酬として発展的改組を試みるべき。
例えば、認知症地域包括診療料・加算と統合した上で、個々の医療機関の担うかかりつけ医機能をよりきめ細かに評価できる報酬体系に再構築すべきである。
⑤処方料・処方箋料
医師による薬剤処方に係るこれらの報酬面での評価の在り方は、医師の自発的協力又は規制的手法であれば不要だった多大な財政的な負担(患者自己負担、保険料、税)を伴うものでもあったことを踏まえ、再考すべき時期に来ている。
医薬分業の進捗状況を踏まえ、処方箋料(院外処方)の水準は、処方料(院内処方)の水準と同程度とすべきである。また後発医薬品の利用状況に鑑み、一般名処方加算は廃止し、後発医薬品に係る体制加算は減算措置に振り替えるべきである。
上記以外にも、生活習慣病の患者に全人的なケアを実施する際、地域の医療機関において、かかりつけ医機能が最大限に発揮され、より適正な疾病管理が可能となるよう、令和6年度診療報酬改定に続き、特定疾患療養管理料・生活習慣病管理料の更なる見直しを検討すべきという意見も上がりました。
具体的には、特定疾患療養管理料については、頻回受診を誘発する要因となりかねないことから、特定疾患処方管理加算等との併算定を一律で不可とする。また、同管理料から除外し、生活習慣病管理料で評価すべき疾患がないか更に精査する。さらに、生活習慣病管理料の算定要件は一般的な診療ガイドラインに沿う形で厳格化すべきという案などが挙げられています。
財務省「財政制度分科会(令和7年11月5日開催)社会保障①」P.27~35参照
4.薬剤自己負担の在り方の見直し
現役世代の保険料負担の軽減と質の高い医薬品へのアクセス確保を両立するためには、OTC類似薬や日常的な疾病管理の中で処方される医薬品などに対する自己負担のあり方を見直すことが必要と考えられます。
薬剤自己負担に係る改革が先延ばしされてきた結果、効能・効果等が同等であるにもかかわらず、薬局やドラッグストアなどで自らOTC薬を購入する場合と医療機関でOTC類似薬の処方を受ける場合との間で自己負担額に格差が生じており、公平性の観点からも課題となっています。
このため、諸外国の例(医薬品の処方制限、有用性に応じた自己負担割合の設定、定額自己負担)も参考に、必要な医療の保障とのバランスを確保しつつ、OTC類似薬を含む薬剤の自己負担の在り方を見直すべきという意見が挙がりました。
また、OTC医薬品の対応する症状の適応がある処方箋医薬品以外の医療用医薬品のうち、他の被保険者の保険料負担により給付する必要性が低いと考えられるときには、患者の状況や負担能力に配慮しつつ、長期収載品で求めているような別途の保険外負担(特別の料金)を求める新たな仕組が創設され、令和8年度中に実施することとなりました。
そしてまずは、77成分(約1,100 品目)を対象医薬品とし、薬剤費の1/4に特別の料金を設定することなどが与党の政調会長間で合意されました。
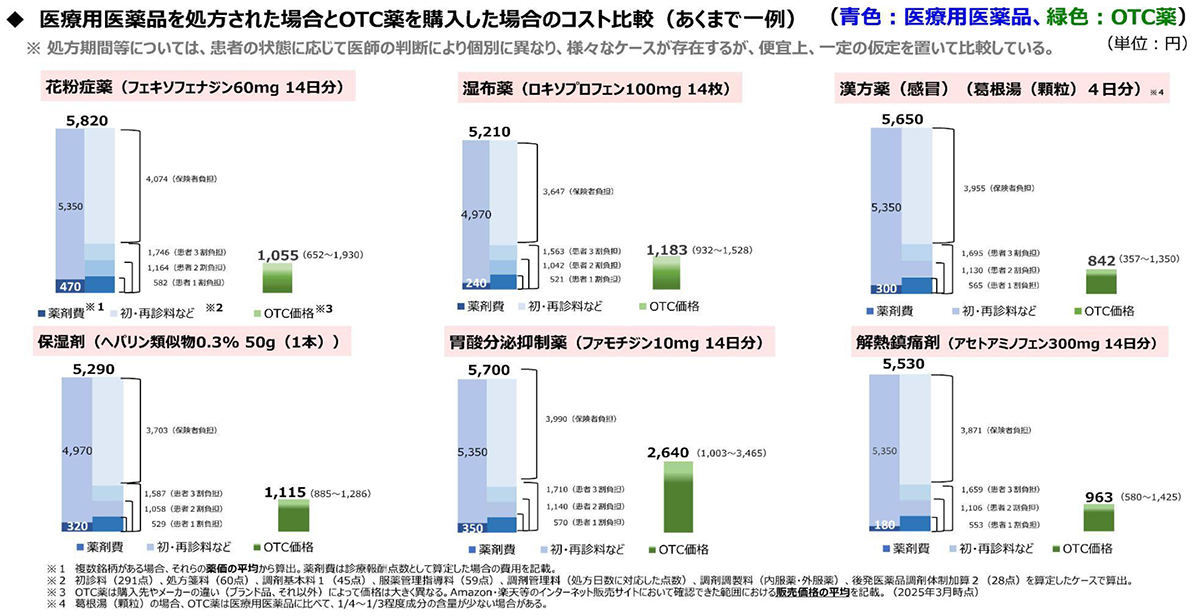
財務省「財政制度分科会(令和7年11月5日開催)社会保障①」P.45~46参照及び画像引用
厚生労働省「OTC類似薬を含む薬剤自己負担の見直しの在り方について」P.3参照
(文責:税理士法人FP総合研究所)
